Darmkrebs: Symptome, Diagnose, Behandlung
Erfahren Sie, was Sie über Darmkrebs wissen sollten – von Risikofaktoren und Früherkennung bis hin zu Diagnostik und Therapie.
Diese Seite bietet einen umfassenden Überblick über das Thema Darmkrebs. Sie informiert über die verschiedenen Formen der Erkrankung, mögliche Ursachen sowie typische Symptome und Warnzeichen. Erfahren Sie außerdem, wie moderne Untersuchungsmethoden wie zum Beispiel die Darmkrebsvorsorge zur Früherkennung beitragen können. Begleiten Sie uns durch die wichtigsten Schritte der Diagnose, lernen Sie die unterschiedlichen Therapieoptionen kennen und erfahren Sie, worauf es in der Nachsorge ankommt.
Inhaltsverzeichnis
Diagnose Darmkrebs – eine Nachricht, die Erkrankte und Angehörige oft in einen Schock versetzt und viele Fragen aufwirft: Wie geht es danach weiter? Was sollten Betroffene wissen? Hier finden Sie Antworten auf einige der wichtigsten Fragen und hilfreiche Informationen, die Ihnen helfen können, mit der Diagnose besser umzugehen.
1. Was ist Darmkrebs?
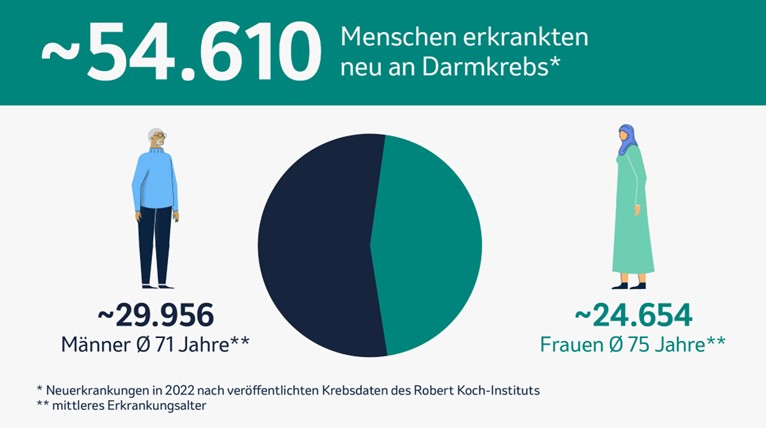
Im Jahr 2022 erkrankten 54.610 Menschen neu an Darmkrebs. Doch was bedeutet „Darmkrebs“ überhaupt?
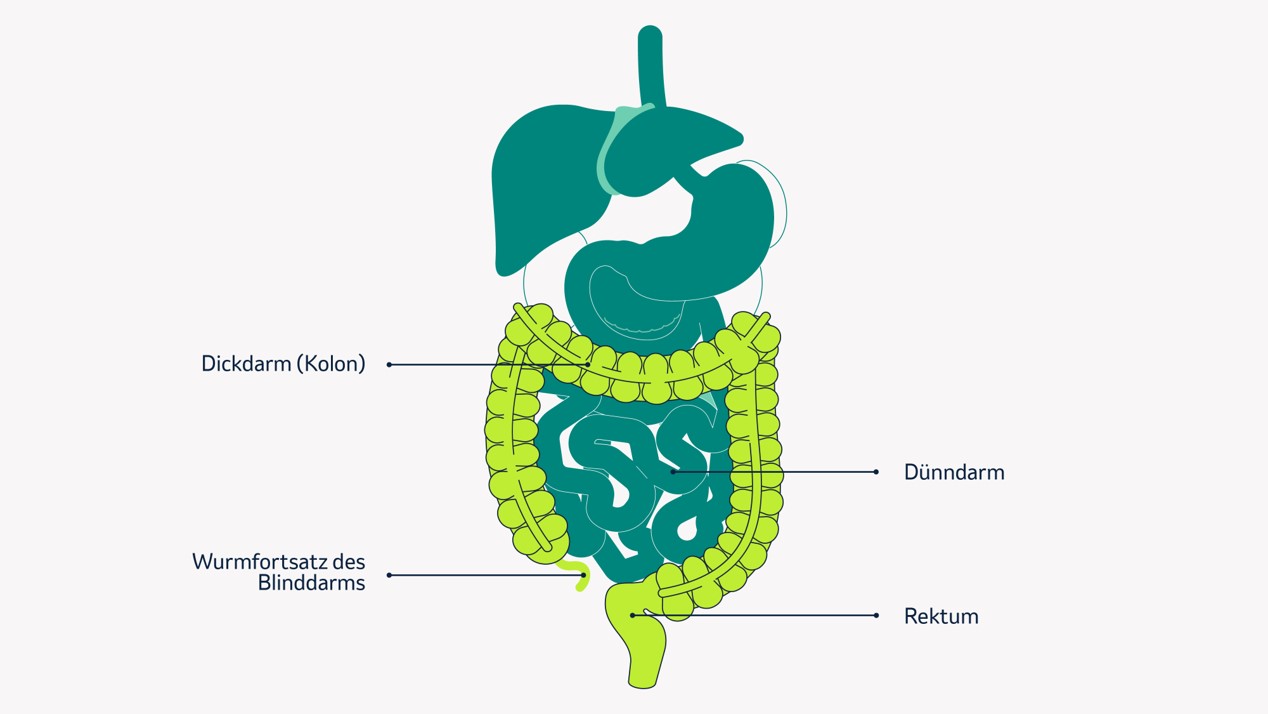
Der Darm ist ein wichtiger Teil des menschlichen Verdauungsapparates. Alles, was wir essen oder trinken gelangt über Speiseröhre und Magen in den Darm, wo es bis zur Ausscheidung verarbeitet wird. Der Darm unterteilt sich in Dünndarm, Dickdarm (Kolon) und Mastdarm/Enddarm (Rektum). Die Darmwand aller Abschnitte besteht aus einer innen liegenden Schleimhaut, gefolgt von einer Bindegewebsschicht mit Blutgefäßen, Lymphbahnen und Nerven. Darauf liegt eine Muskelschicht und abschließend eine dünne Bindegewebsschicht. Das Besondere am Darm ist, dass er ein sehr aktives Organ ist. Die Darmschleimhaut erneuert sich innerhalb weniger Tage aus sogenannten Stammzellen. Bei diesem Vorgang kann es zu Fehlern kommen, die meistens behoben werden können. Einige können jedoch bestehen bleiben – und unter Umständen dazu führen, dass sich das Erbgut der Zellen verändert. Eine bösartige Tumorzelle entsteht. Ungehindert vermehrt sich diese, bis die entstandenen Zellen eine Geschwulst bilden – den Tumor.
Die meisten Darmkrebs-Erkrankungen betreffen den Dickdarm (Kolon) und Enddarm (Rektum). Sie werden daher kolorektale Karzinome genannt. Bleibt der Tumor unentdeckt und die Erkrankung schreitet weiter fort, können sich Tumorzellen auch in benachbarte Gewebe und Organe ausbreiten und dort Tochtergeschwülste oder Metastasen bilden.
1.1 Wer ist von Darmkrebs betroffen?
Es hat sich gezeigt, dass Menschen unter 50 Jahren selten erkranken, danach steigt die Häufigkeit mit dem Alter. Statistisch gesehen sind Männer etwas häufiger als Frauen von Darmkrebs betroffen: 2022 erkrankten 29.956 Männer und 24.654 Frauen neu an Darmkrebs. Die meisten Kolorektalkarzinome treten im Dickdarm auf. In der Grafik unten haben wir Ihnen die Erkrankungszahlen von Frauen und Männern einander gegenübergestellt. Klicken Sie auf das Bild für eine größere Darstellung.
2. Was sind die Ursachen von Darmkrebs?
Auch wenn die genauen Ursachen von Darmkrebs noch nicht eindeutig geklärt sind, konnten einige Risikofaktoren nachgewiesen werden, die mit einer Erkrankung in Verbindung stehen. Wie oben bereits erwähnt, steigt das Risiko für Darmkrebs mit dem Alter. Daneben erhöhen folgende Faktoren das Risiko für eine Darmkrebserkrankung:
- Rauchen
- Regelmäßiger Alkoholkonsum
- Übergewicht
- Zu wenig Bewegung
- Ballaststoffarme Ernährung und der Verzehr von viel Fleisch und Wurstwaren
- Schwere, langwierige Entzündungen der Darmschleimhaut (Colitis ulcerosa oder Morbus Crohn)
- Dickdarmpolypen (auch Fälle in der Familie)
- Darmkrebsfälle in der Familie, besonders wenn der/die Betroffene bei Erkrankung unter 45 Jahre alt war
- Eine Genveränderung in der Verwandtschaft, bei der schon im Alter zwischen 10 und 25 Jahren Hunderte Polypen im Dickdarm entstehen (familiäre adenomatöse Polyposis, FAP)
- Eine Genveränderung in der Verwandtschaft, bei der der Zeitraum der Krebsentstehung aus den Polypen verkürzt ist (HNPCC oder auch Lynch-Syndrom)
- Eine Krebserkrankung, z. B. von Magen, Blase, Haut, Gebärmutterschleimhaut oder Eierstock (auch, wenn nahe Verwandte betroffen sind)
Die Veranlagung für Darmkrebs kann vererbbar sein. Dies ist insbesondere der Fall, wenn mehrere Verwandte ersten oder zweiten Grades an Dickdarmkrebs erkrankt sind und noch mehr, wenn die Erkrankung schon von dem 45. Lebensjahr festgestellt wurde. Trifft dies auf Sie und Ihre Familie zu, sollten Sie Ruhe bewahren. Lassen Sie sich am besten von Ihrer Ärztin oder Ihrem Arzt über die Krebsfrüherkennung beraten.
Aber auch ohne geerbte Veranlagung kann es zu einer Erkrankung an Darmkrebs kommen. Tatsächlich können Sie auch aktiv Ihr persönliches Risiko für eine Dickdarmkrebserkrankung verringern. Statistisch gesehen lässt sich z. B. die Wahrscheinlichkeit, an Dickdarmkrebs zu erkranken, durch viel Bewegung um 20–30 % verringern.
Hinweis: Wenn einer oder mehrere dieser Risikofaktoren zutrifft, bedeutet dies nicht zwangsläufig, dass Sie oder Ihre Familie an Darmkrebs erkranken werden. Das persönliche Risiko ist jedoch erhöht. Verringern Sie es, indem Sie sich ausgewogen ernähren, auf Rauchen verzichten, Ihren Alkoholkonsum verringern und sich regelmäßig bewegen.
3. Welche Symptome können bei Darmkrebs auftreten?
Leider kann auch eine gesunde Lebensweise nicht gänzlich verhindern, dass es zu einer Darmkrebserkrankung kommen kann. Es ist daher für jeden Menschen wichtig, auf seinen Körper und eventuelle Warnzeichen zu hören. Folgende Symptome können auf Darmkrebs hinweisen:
- Sichtbares Blut im Stuhl
- Blutarmut, die sich z. B. durch Blässe und Schwäche äußern kann
- Häufiger Wechsel zwischen Durchfall und Verstopfung
- Gewichtsabnahme
Sollten Sie eines dieser Warnsignale feststellen, ohne dass Sie eine Ursache dafür festmachen können (wie z. B. eine Diät, die zur Gewichtsabnahme geführt hat), ist es wichtig, dass Sie aktiv werden und einen Arzt aufsuchen.
All diese Beschwerden treten bei Darmkrebs in der Regel erst spät auf, sodass, insbesondere wenn ein erhöhtes persönliches Risiko besteht, auch ohne Beschwerden regelmäßig Vorsorgeuntersuchungen wahrgenommen werden sollten. Diese sogenannten Früherkennungsuntersuchungen übernehmen die gesetzlichen Krankenkassen für Männer und Frauen ab 50 Jahren.
4. Wie erkennt man Darmkrebs?
Das Ziel der Früherkennungsuntersuchungen ist, mögliche Vorformen des Darmkrebses frühzeitig zu erkennen und entfernen zu können. Der Grund: Darmkrebs entsteht häufig aus gutartigen Vorformen – den bereits erwähnten adenomatösen Polypen (auch Adenome genannt). Diese lassen sich z. B. bei einer Darmspiegelung entdecken und entfernen. So kann meistens schon verhindert werden, dass sich aus den Polypen Darmkrebs entwickelt. Den Erfolg dieser Behandlung zeigen die sinkenden Erkrankungsraten bei Frauen und Männern, seitdem die Darmspiegelung zur Krebsfrüherkennung eingeführt wurde.
Frauen und Männer können ab 50 Jahren zweimal eine Darmspiegelung im Abstand von zehn Jahren durchführen lassen. Eine weitere Methode zur Darmkrebs-Früherkennung ist der Test auf Blut im Stuhl. Alternativ zur Darmspiegelung kann dieser Test von Frauen und Männern ab dem Alter von 50 Jahren alle zwei Jahre in Anspruch genommen werden. Hierbei wird der Stuhl auf nicht sichtbares Blut untersucht – denn dieses kann ein Hinweis auf Anzeichen oder Vorstufen von Krebs (Polypen) im Darm oder Darmkrebs sein.
Insgesamt lässt sich Darmkrebs schonender behandeln und die Heilungschancen sind besser, wenn er früh entdeckt wird.
5. Welche Untersuchungen gibt es?
Wenn Sie den Verdacht haben, Sie könnten an Darmkrebs erkrankt sein, sollten Sie Ruhe bewahren und sich nicht aus Angst vor einer lebensverändernden Diagnose vor einem Arztbesuch drücken. Wichtig ist es, Klarheit zu gewinnen – viele Symptome können schließlich auch andere Ursachen haben. Suchen Sie am besten zeitnah Ihren Hausarzt auf. Er wird Sie zunächst ausführlich zu Ihren Beschwerden befragen und klären, ob Krankheiten vorliegen oder in der Vergangenheit vorhanden waren. Im Rahmen der Anamnese wird er auch erfragen, welche Medikamente oder ergänzende Substanzen Sie einnehmen und ob es Risikofaktoren gibt. Im Anschluss an das Gespräch wird Ihre Ärztin oder Ihr Arzt Sie körperlich untersuchen und dabei auch bereits Ihren Mastdarm mit dem Finger austasten. Tatsächlich können dabei schon über die Hälfte aller Mastdarmtumore entdeckt werden.
Eine gängige Untersuchung bei Verdacht auf Darmkrebs ist daneben die Darmspiegelung (Koloskopie). Hierbei schiebt die Ärztin oder der Arzt einen dünnen, biegsamen Schlauch, in dem sich eine Lampe und Kamera befinden, vom After aus durch End- und Dickdarm bis zum Übergang zum Dünndarm. Während er den Schlauch langsam wieder zurückzieht, betrachtet die Ärztin oder der Arzt ganz genau die Darmschleimhaut und sucht nach Polypen. Entdeckt er bei dieser Untersuchung Polypen, kann er diese schon währenddessen mit einer Schlinge oder kleinen Zange entfernen.
Ist eine komplette Spiegelung des Darms nicht möglich, können andere Untersuchungen vorgenommen werden. Bei der Sigmoidoskopie wird nur ein Teil des Darms untersucht. Die CT-Kolonographie beschreibt eine Durchleuchtung des Darms von außen mittels Computertomographie. Und bei der Kapselendoskopie schluckt der Patient eine Kapsel mit Kamera, die durch den Verdauungstrakt wandert und dabei Bilder machen kann.
6. Diagnose Darmkrebs – und jetzt?
Doch wie geht es weiter, wenn die vorherigen Untersuchungen den Verdacht auf Darmkrebs bestätigt haben? Selbstverständlich wird Ihre Ärztin oder Ihr Arzt den genauen Ablauf der weiteren Schritte genau mit Ihnen besprechen. In der Regel soll als nächstes festgestellt werden, wie weit Ihre Erkrankung fortgeschritten ist. Ihre Ärztin oder Ihr Arzt wird Sie dazu an eine Klinik überweisen, die im Idealfall auf die Diagnostik und Behandlung Ihrer Krebserkrankung spezialisiert ist. Dort werden voraussichtlich manche oder einige der folgenden Untersuchungen durchgeführt. Fahren Sie einfach mit der Maus auf die einzelnen Kacheln, um mehr zu erfahren.
Dabei wird der Enddarm erneut durch die Ärztin oder den Arzt abgetastet, um zu bestimmen, wie gut der untere Schließmuskel funktioniert. Dies kann für die weitere Behandlung wichtig sein. Bei einem Tumor im Enddarm kann die Ärztin oder der Arzt hierbei außerdem beurteilen, wie weit unten er im Darm wächst.

Bei der Ultraschalluntersuchung kann die Ärztin oder der Arzt durch die Bauchdecke in Ihren Bauch schauen und innere Organe wie Leber, Nieren, Nebennieren, Milz und Lymphknoten betrachten. Metastasen/Tochtergeschwülste bei Darmkrebs werden am häufigsten in der Leber gebildet. Bei der Untersuchung können solche Veränderungen gut festgestellt werden.
Neben der Leber bildet Darmkrebs auch häufig in der Lunge Tochtergeschwülste. Diese sind bei einer Röntgenuntersuchung besser zu sehen als bei einer Ultraschalluntersuchung. Auch bei dieser Untersuchung soll also herausgefunden werden, ob und wo es Metastasen gibt.
Bei der Computertomographie (CT) können die inneren Organe im Bauch- und Brustraum, das Schädelinnere und auch vergrößerte Lymphknoten dargestellt werden. Nicht bei jedem Patienten ist eine solche Untersuchung notwendig – sie wird meist durchgeführt, wenn der Verdacht auf Metastasen in Leber oder Lunge besteht.
Dieses Verfahren kommt am ehesten bei fortgeschrittenen Erkrankungen zum Einsatz. Es kann die Stoffwechselaktivität der Zellen sichtbar machen. Diese ist bei Krebszellen oft besonders hoch, sodass sie sich besser erkennen lassen und auch Metastasen leichter zu finden sein können.

Ihr Blut enthält viele Informationen – zum Beispiel auch über die Funktion einzelner Organe. Tumoren bilden außerdem sogenannte Tumormarker, die manchmal im Blut nachgewiesen werden und Aufschluss über eine Erkrankung geben können.
7. Klassifikation des Tumors (bei Darmkrebs)
Wenn bei der Darmspiegelung eine Geschwulst entdeckt wird, entnimmt die Ärztin oder der Arzt häufig direkt etwas Gewebe, um es von einer Pathologin oder einem Pathologen untersuchen zu lassen. Dieser untersucht das Gewebe und kann feststellen, ob es sich um einen bösartigen Tumor handelt. Zudem kann der Pathologe sogenannte Biomarker-Tests durchführen, die dabei helfen, den Tumor zu charakterisieren.
Daneben gibt es noch einige weitere Untersuchungen, die bei Tumoren im Mastdarm/Enddarm (Rektum) vorgenommen werden. Das Ziel ist hierbei, genau zu erkennen, wo die Geschwulst sitzt und wie weit sie in die Darmwand hineingewachsen ist. Dies kann die Behandlung im weiteren Verlauf beeinflussen.
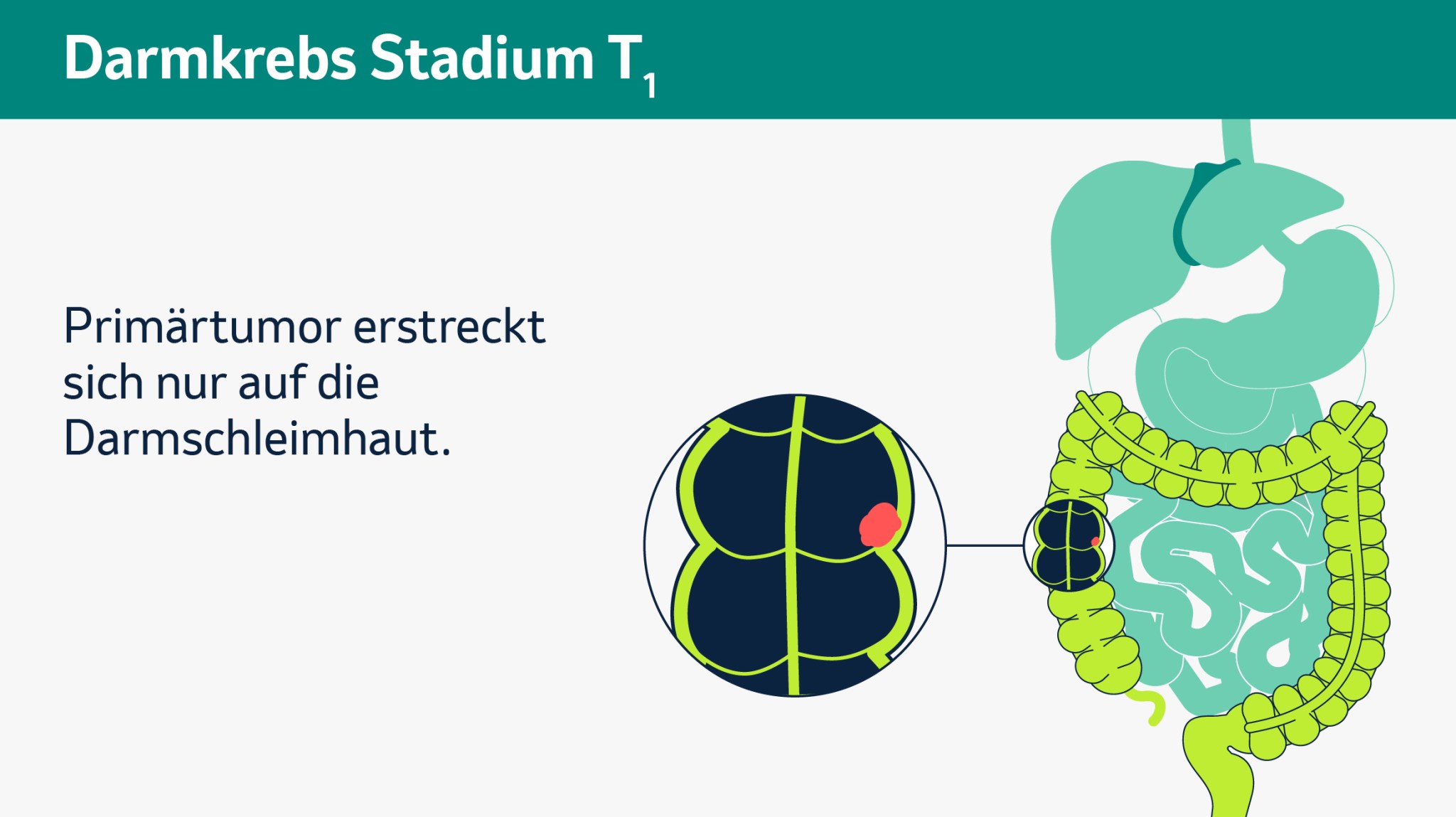
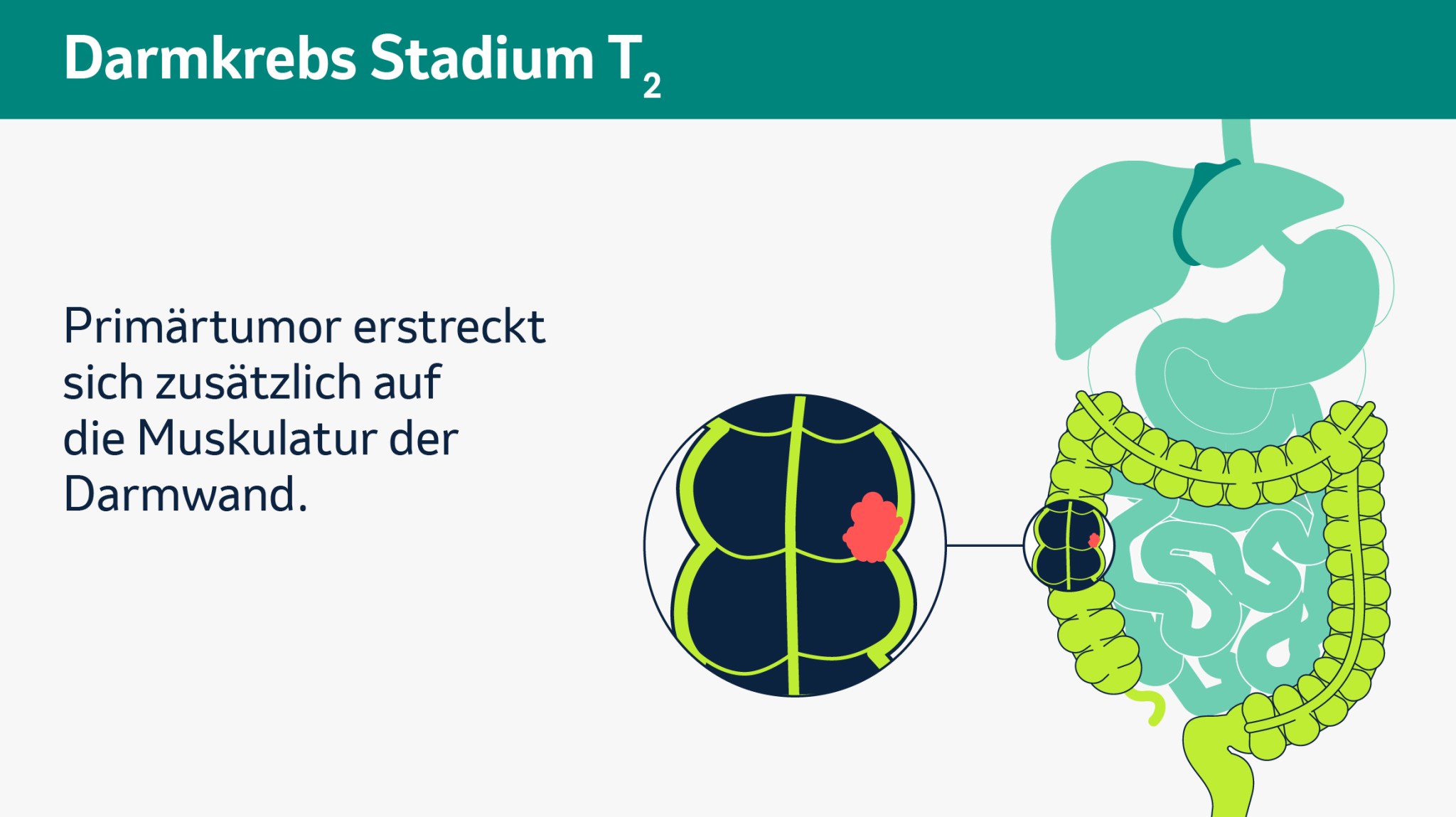
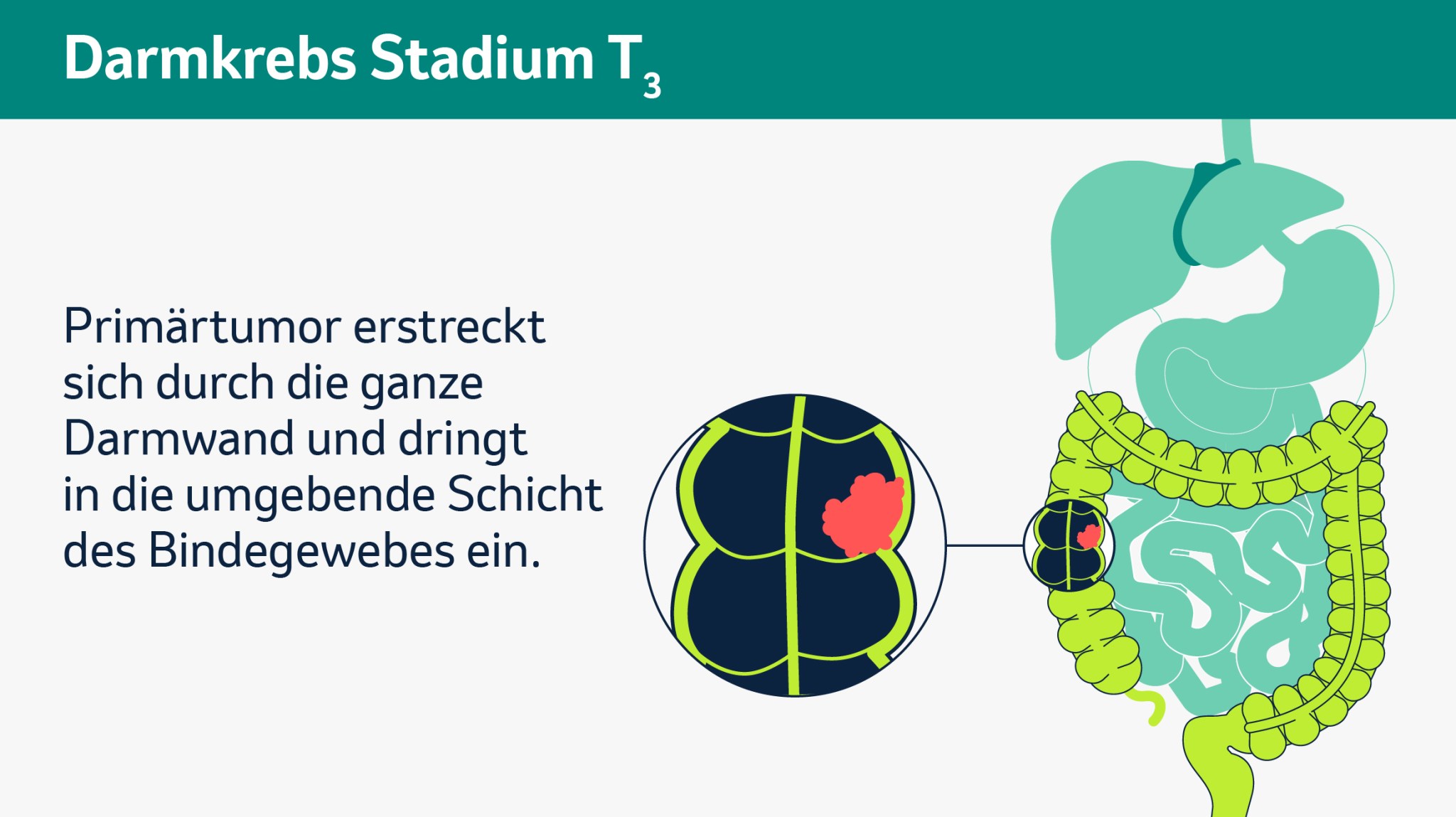
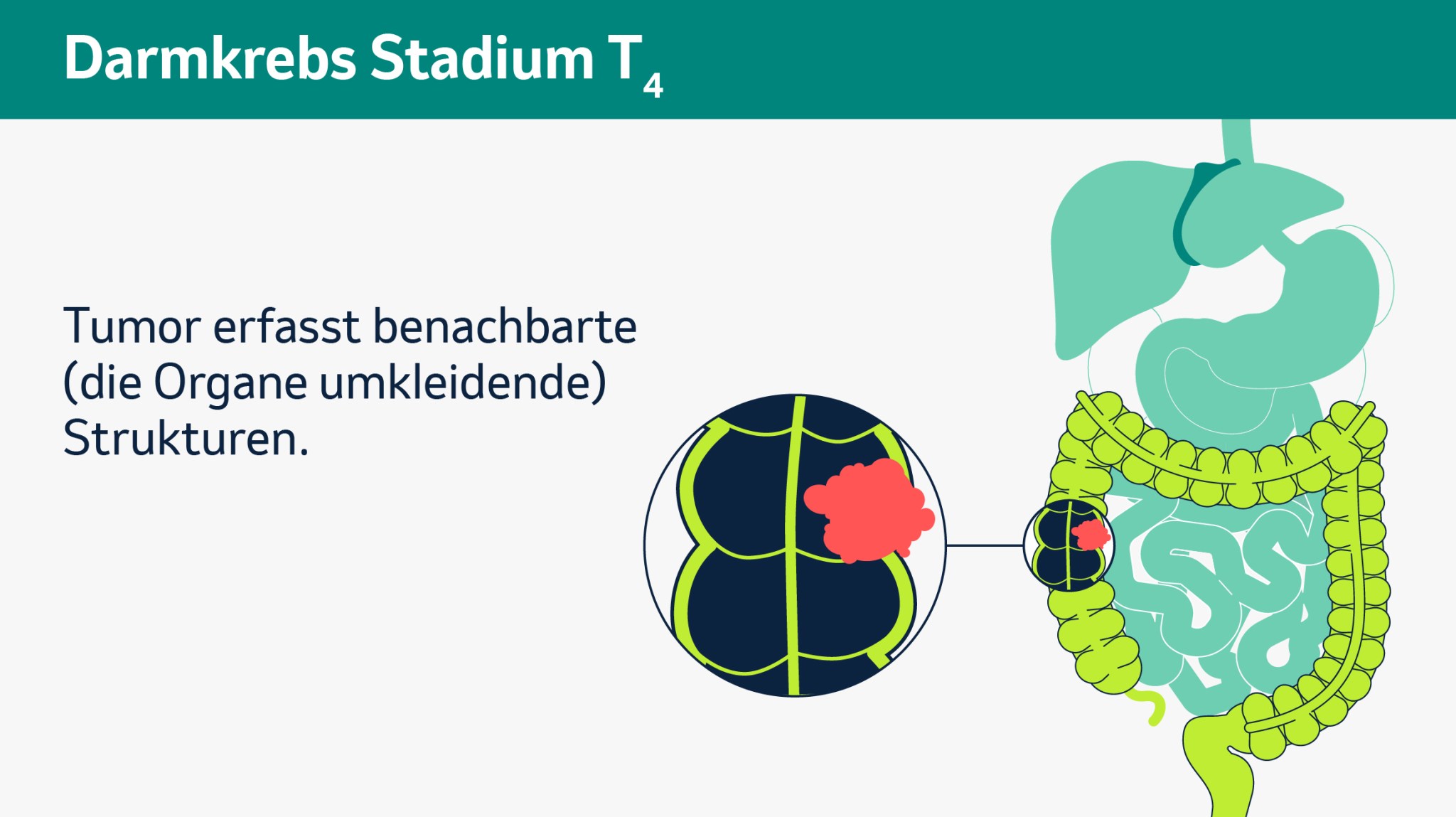
Wenn alle Untersuchungen abgeschlossen sind, werden sich Ihre Ärztin oder Ihr Arzt und sein Team die Ergebnisse ansehen, um das genaue Krankheitsstadium zu bestimmen. Dieses nimmt Einfluss auf die Entscheidung für oder gegen eine bestimmte Therapie. Für diese Einordnung des Tumorstadiums gibt es international einheitliche Klassifikationen. Die TNM-Klassifikation ist die bekannteste. Das T steht dabei für Tumor und gibt an, wie groß der Primärtumor ist. N steht für Nodi bzw. Knoten und beschreibt ob, wie viele und wo Lymphknoten befallen sind. M steht schließlich für Metastasen und zeigt, ob und wo Fernmetastasen vorliegen. Kleine tiefgestellte Zahlen hinter den Buchstaben geben dabei an, wie weit sich der Tumor ausgebreitet hat. Auf den folgenden Bildern im Slider sehen Sie die verschiedenen Tumorstadien.
Bitte klicken Sie auf das Bild, um es zu vergrößern und auf die Pfeile, um weiter- oder zurückzublättern (schematische Darstellung).
8. Therapieoptionen – wie wird Darmkrebs behandelt?
Konnte Ihre Ärztin oder Ihr Arzt alle nötigen Informationen bei den Voruntersuchungen sammeln, wird er sich im Folgenden mit seinen beteiligten Kollegen beraten, um Ihnen eine Therapie zu empfehlen. Diese ist zum einen davon abhängig, wo der Tumor liegt, wie groß er ist, wie weit er sich bereits ausgebreitet hat und wie die Eigenschaften des Tumors sind. Zum anderen sind auch Ihr allgemeiner Gesundheitszustand und Ihre individuellen Wünsche entscheidend. Gemeinsam mit Ihrer Ärztin oder Ihrem Arzt können Sie seine Empfehlung und Ihre eventuellen Sorgen ganz genau besprechen.
Eines haben alle Behandlungen gemeinsam: Wenn möglich sollen sie den Tumor und eventuelle Tochtergeschwülste entfernen oder vernichten. Lässt sich dieses Ziel nicht mehr erreichen, soll der Tumor möglichst lange kontrolliert werden und die Lebensqualität erhalten bleiben.
Folgende Therapieoptionen gibt es bei Dickdarmkrebs (Kolonkarzinom). Klicken Sie auf die Bezeichnung, um die Erklärung auszuklappen.
Bei der Operation werden der Tumor und ihn umgebende Lymphknoten soweit möglich vollständig entfernt. Je nach Lage des Tumors müssen dabei unterschiedliche Teile des Darms entfernt werden. Litt der Patient vor der Operation bereits an einem Darmverschluss, kann die Behandlung die entsprechende Darmpassage wieder herstellen und die Symptome des Darmverschlusses lassen nach. In kritischen Fällen, wie einem akuten Darmverschluss oder sehr schlechtem Allgemeinzustand des Patienten, muss der Chirurg einen vorübergehenden künstlichen Darmausgang anlegen. Dieser kann jedoch in einer weiteren Operation wieder nach innen verlegt werden, sobald es der Zustand des Patienten zulässt. Über die genauen Eigenschaften der Operation und wie Ihr individueller Fall aussieht, wird Ihre Ärztin oder Ihr Arzt mit Ihnen vor der Behandlung klären.
Leider ist es möglich, dass bei einer Operation nicht alle Krebszellen entfernt wurden. Dies ist z. B. der Fall, wenn Metastasen vorhanden sind oder sich die Krebszellen über die Lymph- oder Blutbahn schon weiter im Körper verteilt haben. Daher schließt sich an eine Operation oft eine ergänzende Chemotherapie an. Manchmal ist die Erkrankung auch bereits so weit fortgeschritten, dass eine Operation nicht mehr zu einer Heilung führen kann oder es werden nach der Behandlung neue Tumorabsiedlungen entdeckt. Auch in diesen Fällen kann eine Chemotherapie die Lebenserhaltung erhöhen und die Lebensqualität verbessern.
Die Medikamente einer Chemotherapie (Zytostatika) greifen in den Teilungsvorgang von Zellen ein und stoppen oder verhindern ihre Vermehrung. Da sich Tumorzellen ständig vermehren, sich also besonders häufig teilen, werden diese stärker angegriffen als gesunde Zellen. So kann die Chemotherapie das Wachstum bösartiger Zellen, die möglicherweise noch im Körper vorhanden sind, hemmen.
Bei dieser Therapie bleiben gesunde Zellen jedoch nicht gänzlich verschont. Dadurch entstehen Nebenwirkungen, die Ihnen Ihre Ärztin oder Ihr Arzt vor einer Behandlung genau erläutern wird.
Patienten mit bestimmten metastasiertem Dickdarm- oder Enddarmkrebs können auch eine immunonkologische Therapie mit sogenannten Checkpoint-Inhibitoren erhalten. Dies trifft zum aktuellen Zeitpunkt auf Tumoren mit einer bestimmten Eigenschaft zu. Patienten, deren Tumoren eine sogenannte „hochfrequente Mikrosatelliteninstabilität“ (MSI-H) oder eine Mismatch-Reparatur-Defizienz (dMMR) aufweisen, können diese Therapie erhalten.
Anders als andere Behandlungsoptionen zielen immunonkologische Therapien darauf ab, das körpereigene Immunsystem für den Kampf gegen den Krebs stark zu machen und zu reaktivieren.
Wie bei anderen Therapien, kann es auch bei einer immunonkologischen Therapie mit sogenannten Checkpoint-Inhibitoren zu Nebenwirkungen kommen. Fieber, Hautbeschwerden und Juckreiz, aber auch Entzündungen der Lunge, des Darms, oder der Schilddrüse können unter anderem auftreten.
Genauere Informationen zur immunonkologischen Therapie finden Sie hier.
Folgende Therapieoptionen gibt es bei Mastdarmkrebs. Klicken Sie auf die Bezeichnung, um die Erklärung auszuklappen.
Auch bei Tumoren im Mastdarm, kann der Krebs mit einer Operation behandelt werden. Ziel ist es, den natürlichen Darmausgang zu erhalten. Je nachdem in welchem Teil des Mastdarms der Tumor liegt, muss unterschiedlich viel des Hüllgewebes, das den Mastdarm umgibt, entfernt werden. Liegt der Tumor im mittleren oder unteren Drittel des Enddarms, muss es gänzlich entfernt werden, um das Risiko zu verringern, dass in diesem Bereich eine erneute Geschwulst entsteht.
Wenn der Tumor sehr nah am Darmausgang liegt, könnte es sein, dass bei der Operation auch der Schließmuskel und dadurch der gesamte Enddarm wegoperiert werden muss. Die Folge wäre ein künstlicher Darmausgang. In einigen Fällen kann dies mit einer Kombination aus Chemo- und Strahlentherapie vor der Operation vermieden werden. Ziel ist es dabei, dass sich der Tumor so weit zurückbildet, dass der Schließmuskel erhalten bleiben kann. Dies ist jedoch von der individuellen Lage des Tumors abhängig.
Sollte Ihre Ärztin oder Ihr Arzt bei Ihnen eine Operation planen, wird er im Vorhinein genau erklären, wie er vorgeht und welche Risiken es gibt.
Bei der Strahlentherapie sollen ionisierende Strahlen den Kern der Tumorzellen angreifen, sodass sich diese nicht mehr teilen und vermehren können. Im Idealfall töten sie so die Tumorzellen ab und führen zu einer Heilung des betroffenen Patienten. Gesunde Zellen haben ein Reparatursystem, das solche Schäden ganz oder teilweise wieder beheben kann. Dennoch muss die genaue Strahlendosis ausgewählt werden: Sie sollte so hoch sein, dass sie die Krebszellen abtötet, aber darf nicht so hoch sein, dass sie die gesunden Zellen zu sehr beschädigt. Der Einsatz der Strahlen wird daher durch einen Strahlentherapeuten sorgfältig geplant.
Die Strahlentherapie kommt entweder vor oder nach der Operation zum Einsatz. In manchen Fällen kann es auch schon ausreichen, die Metastasen lediglich mit Strahlen zu behandeln und nicht zusätzlich zu operieren. Auch Tumoren des Mastdarms, die die Darmwand bereits durchbrochen haben oder Lymphknotenmetastasen gesetzt haben, werden manchmal nur mit einer Strahlentherapie oder mit einer kombinierten Radio-Chemotherapie behandelt.
Je nachdem, wie der Strahlentherapeut Ihre individuelle Situation einschätzt, wird er die Behandlung planen und Sie genau über sein Vorgehen und mögliche Nebenwirkungen informieren.
9. Nachsorge und Rehabilitation – wie geht es nach der Behandlung weiter?
Nach der Therapie folgt in der Regel als nächstes direkt oder zeitnah die Rehabilitation. Dafür gibt es spezielle Kliniken, die mit den psychischen und körperlichen Problemen von Darmkrebs-Patienten vertraut sind. Ziel ist es, dass Sie möglichst schnell wieder in Ihren Alltag oder Beruf zurückfinden.

Auch nach Abschluss einer Krebstherapie und Rehabilitation sollten Sie regelmäßig zu Nachsorgeterminen zu einer Ärztin oder einem Arzt gehen. Suchen Sie sich im Idealfall einer Ärztin oder einen Arzt, der auf die (Nach-)Behandlung und Betreuung von Darmkrebs-Betroffenen spezialisiert ist.

Mit sämtlichen Beschwerden sollten Sie sich immer an Ihre behandelnde Ärztin oder Ihren behandelnden Arzt wenden. Er kann Ihnen auch Auskunft über die verschiedenen Möglichkeiten der psychischen, sozialen, familiären, körperlichen und beruflichen Rehabilitation geben. Scheuen Sie sich nicht davor, ihn auf weitere Möglichkeiten der Betreuung anzusprechen.

Weiterführende Informationen
Gut informiert bei Darmkrebs: Laden Sie sich hier die Broschüre für Patient:innen und Angehörige herunter. Sie enthält verständlich aufbereitete Informationen zu Diagnose, Behandlung und Alltag mit der Erkrankung, inklusive aktueller Erkenntnisse und praktischer Tipps.
Zurück ins Leben getanzt – Moni erzählt
Moni gilt schon zum zweiten Mal als krebsfrei. Wie hat sie danach den Weg zurück ins Leben, die Normalität gefunden? Was war ihre größte Herausforderung? Worauf hat sie sich am meisten gefreut?

Podcast Café Krebs
Obwohl uns alle das Thema Krebs auf die eine oder andere Art berührt, wird es von einigen noch als Tabu wahrgenommen. Das wollen wir mit Café Krebs ändern. Wir wollen Raum schaffen zum Diskutieren, Lachen, Weinen und Grübeln und die Tür für Gespräche öffnen, um dem Krebs ein wenig seiner Macht zu nehmen.
DE-KMC-00012 01/26